

Τι είναι τα CGM, κατηγορίες, ενδεδειγμένος πληθυσμός χρήσης
Τα τελευταία χρόνια, σύμφωνα με τη διεθνή βιβλιογραφία δημοσιευμένων κλινικών μελετών αλλά και κατευθυντήριων οδηγιών, η Συνεχής Καταγραφή της Γλυκόζης (Continuous Glucose Monitoring, CGM) αποτελεί μέθοδο μέτρησης γλυκόζης στο διάμεσο υγρό που πλεονεκτεί έναντι της συμβατικής μεθόδου μέτρησης γλυκόζης αίματος από το δάκτυλο και συμβάλει σημαντικά στην ρύθμιση της γλυκαιμικής εικόνας του ατόμου με ΣΔ.1-6
Τα Συστήματα Συνεχούς Καταγραφής της Γλυκόζης (Continuous Glucose Monitoring ,CGM) τοποθετούνται υποδόρια, είναι ελάχιστα επεμβατικά, βασίζονται σε βιοαισθητήρα και συγκεκριμένα χρησιμοποιούν το ένζυμο της οξειδάσης της γλυκόζης (GOD) παρέχοντας έμμεση αξιολόγηση της συγκέντρωσης της γλυκόζης στο πλάσμα, μέσω μέτρησης της συγκέντρωσης γλυκόζης στο εξωκυτταρικό διάμεσο υγρό.
Στα νεότερα συστήματα συνεχούς παρακολούθησης της γλυκόζης απαιτούνται 0-2 μετρήσεις σακχάρου στο τριχοειδικό αίμα (βαθμονομήσεις) καθημερινά, από τον ίδιο τον ασθενή, με στόχο την επαλήθευση των αποτελεσμάτων μέτρησης καθώς και τον έλεγχο αξιοπιστίας της συσκευής.7
Τα συστήματα CGM διακρίνονται σε τρεις κατηγορίες1:
1. Σε εκείνα που εμφανίζουν δεδομένα σε πραγματικό χρόνο συνεχώς (Real-time Continuous Glucose Monitoring, rtCGM) με δυνατότητα ανάλυσης, κοινοποίησης από απόσταση των αποτελεσμάτων μέσω πιστοποιημένου cloud σε έναν επαγγελματία υγείας ή φροντιστή/γονέα και προειδοποίησης του χρήστη με αυτοματοποιημένους συναγερμούς για υψηλά/χαμηλά επίπεδα γλυκόζης καθώς και ραγδαίες διακυμάνσεις. Η βαθμονόμηση απαιτείται 0-2 φορές ημερησίως και εξασφαλίζει η ακρίβεια να είναι πάντα υψηλή:
α) για όλους τους αισθητήρες ανεξαρτήτως κατασκευαστικής μεταβλητότητας,
β) για όλους τους ασθενείς αναδεικνύοντας τη διαφορετική ανταπόκριση κάθε οργανισμού (interpatient & intrapatient variability: IVP, Foreign Body Response),
γ) ώστε να διατηρείται συνεχώς η απόδοση του συστήματος στην πάροδο του χρόνου.
H επισκόπηση της διακύμανσης του σακχάρου (AGP, Ambulatory Glucose Profile), συνδυάζοντας τη χρήση των νεότερων δεικτών, παρέχει ευκολία αναγνώρισης καθημερινών μοτίβων για την βελτίωση της γλυκαιμικής ρύθμισης.
2. Σε εκείνα που εμφανίζουν δεδομένα κατ’ επίκληση του χρήστη (intermittently scanned, isCGM ή Flash FGM), τα οποία δεν απαιτούν βαθμονόμηση, χωρίς συναγερμούς για τη διακύμανση της γλυκόζης και υποχρεωτική μέτρηση σακχάρου τριχοειδικού αίματος σε ακραίες τιμές.
3. Σε εκείνα που δε εμφανίζουν δεδομένα στο χρήστη σε πραγματικό χρόνο (Professional CGM) και η ανάλυση πραγματοποιείται μετά την περίοδο καταγραφής, από τους επαγγελματίες υγείας . Απαιτείται βαθμονόμηση 2-3 φορές ημερησίως.
Η χρήση των CGM ενδείκνυται σε 1,2,3:
- Εφήβους και παιδιά με ΣΔτ1 που ακολουθούν σχήμα πολλαπλών ενέσεων (εντατικοποιημένο σχήμα ινσουλινοθεραπείας) ή φέρουν αντλία ινσουλίνης ως επιπρόσθετο βοηθητικό εργαλείο στη ρύθμιση του διαβήτη.
- Άτομα με ΣΔ με συχνά επεισόδια υπογλυκαιμίας ή ανεπίγνωστης υπογλυκαιμίας.
- Σε παιδιά και εφήβους με ΣΔτ1, δύναται να συμβάλλει στην καλύτερη ρύθμιση της γλυκαιμίας είτε χρησιμοποιούν σύστημα πολλαπλών ενέσεων ινσουλίνης είτε χρησιμοποιούν αντλία ινσουλίνης.
- Σε ασθενείς με ΣΔτ2 υπό ινσουλινοθεραπεία που δεν ακολουθούν τους γλυκαιμικούς στόχους.
Τρόπος χρήσης των CGM στη λήψη καθημερινών θεραπευτικών αποφάσεων που σχετίζονται με την προσαρμογή της δοσολογίας της ινσουλίνης
Δεν είναι τυχαίο το γεγονός ότι τα δεδομένα γλυκόζης των CGM ανιχνεύονται σ’ ένα διαφορετικό διαμέρισμα του οργανισμού που ονομάζεται διάμεσο υγρό και όχι από το τριχοειδικό αίμα όπως συνηθίζεται μέχρι σήμερα να προέρχονται τα δεδομένα γλυκόζης από τη χρήση των μετρητών σακχάρου αίματος. Όλα αυτά τα συστήματα έχουν σχεδιαστεί για να λειτουργούν στον υποδόριο ιστό και όχι στο αίμα, λόγω της εύκολης και ασφαλούς προσβασιμότητας και για να μπορεί να αντικαθίσταται συχνά ο αισθητήρας.
Ένα μοντέλο δύο διαμερισμάτων που περιγράφηκε αρχικά από τους Steil, Rebrin και συναδέλφους δίνει πληροφορίες για τη δυναμική της γλυκόζης μεταξύ των διαμερισμάτων πλάσματος και διάμεσου υγρού. Το πλάσμα και το διάμεσο υγρό έχουν διαφορετικά χαρακτηριστικά και πρέπει να θεωρούνται διαφορετικά διαμερίσματα γλυκόζης. 8, 9
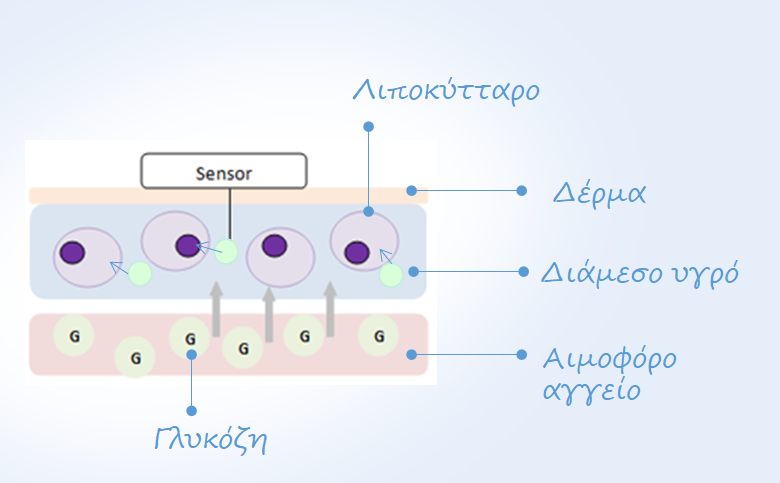 Παρ’ όλο που έχει αποδειχτεί ότι η συγκέντρωση γλυκόζης στο διάμεσο υγρό (IFG, Interstisial Fluid Glucose) έχει υψηλή συσχέτιση με την αντίστοιχη τιμή γλυκόζης πλάσματος (BG, Blood Glucose), είναι γνωστό ότι η IFG διαφέρει από τη γλυκόζη αίματος τόσο:
Παρ’ όλο που έχει αποδειχτεί ότι η συγκέντρωση γλυκόζης στο διάμεσο υγρό (IFG, Interstisial Fluid Glucose) έχει υψηλή συσχέτιση με την αντίστοιχη τιμή γλυκόζης πλάσματος (BG, Blood Glucose), είναι γνωστό ότι η IFG διαφέρει από τη γλυκόζη αίματος τόσο:
· στον χρόνο, παρουσιάζοντας συνήθως μεταβολές καθυστερημένα σε σύγκριση με την γλυκόζη αίματος (φυσιολογική χρονική υστέρηση), όσο και
· στην απόλυτη τιμή της συγκέντρωσης γλυκόζης
Συνήθως, τα επίπεδα γλυκόζης στο διάμεσο υγρό παρουσιάζουν χρονική υστέρηση 5-10 λεπτών σε σχέση με το πραγματικό επίπεδο γλυκόζης αίματος όταν το σάκχαρο δεν μεταβάλλεται (νηστεία, προγευματικά, μη ενεργή ινσουλίνη) και η τιμή της χρονικής υστέρησης μπορεί να φτάσει και τα 25 λεπτά σε δυναμικές στιγμές μέσα στην ημέρα όταν το σάκχαρο μεταβάλλεται με γρήγορο ρυθμό (ενεργός δράση ινσουλίνης, άσκηση, αιματική ροή στην περιοχή τοποθέτησης κ. α.).
Δεδομένου ότι ο σκοπός του CGM είναι να καθοδηγεί την παροχή ινσουλίνης και τις προσαρμογές της θεραπείας, οι οποίες βασίζονται στη συγκέντρωση γλυκόζης πλάσματος, στη συνέχεια το υποδόριο CGM βαθμονομείται ώστε να παράσχει ισοδύναμες τιμές γλυκόζης πλάσματος.
Πολλές μελέτες συμφωνούν ότι οι τιμές IFG και BG σε σταθερή κατάσταση μπορεί να εμφανίζουν σημαντικές διαφορές, διατηρώντας παρ’ όλα αυτά υψηλό συσχετισμό.7,10
Η κινητική ισορροπία μεταξύ BG και IFG, που εξηγεί τις διαβαθμίσεις τόσο του χρόνου όσο και του μεγέθους, μπορεί να διαταραχθεί από:
• τα χαρακτηριστικά του υποδόριου ιστού ο οποίος αποτελεί έναν μη τυποποιημένο χώρο που μεταβάλλεται συνεχώς ανάλογα με τη φυσιολογική κατάσταση του ατόμου.7,9
Η διαφορετική ανταπόκριση κάθε οργανισμού στη χρήση ενός συστήματος CGM είναι μια πραγματικότητα. Γι’ αυτό όταν επιλέγεται ένα εργοστασιακά βαθμονομημένο σύστημα που ακολουθεί κάποια γενικά χαρακτηριστικά του πληθυσμού με ΣΔ, δεν μπορεί να εξασφαλίσει τη διατήρηση της ακρίβειας σε υψηλά επίπεδα, εξατομικευμένα, για το κάθε άτομο. Η μείωση των μετρήσεων καθημερινά σε 1-2 (βαθμονομήσεις) την ημέρα είναι μεγάλη διαφοροποίηση σε σχέση με τα συνεχή τρυπήματα που απαιτούνταν μέχρι σήμερα για καλή ρύθμιση, πόσο μάλλον όταν αυτές οι λιγοστές μετρήσεις αίματος (βαθμονομήσεις) συνδυάζονται με την ακρίβεια των δεδομένων γλυκόζης που καταγράφονται στα CGM με αποτέλεσμα τη λήψη ασφαλούς θεραπευτικής απόφασης.7
Ένα από τα μεγαλύτερα πλεονεκτήματα στη χρήση των CGM και η διαφοροποίηση τους από τους μετρητές σακχάρου αίματος είναι η πληροφορία της τάσης (↓, ↓↓, →, ↑,↑↑) δηλαδή της κατεύθυνσης και του ρυθμού μεταβολής της γλυκόζης που αποτυπώνεται με το βέλος δίπλα στην τρέχουσα τιμή γλυκόζης. Πολύ απλά, βοηθά τους χρήστες να λαμβάνουν πιο έξυπνες αποφάσεις. Γνωρίζοντας την κατεύθυνση (και όχι μόνο την τρέχουσα τιμή), οι χρήστες μπορούν να προβλέπουν, με εύλογη ορθότητα, πού θα κυμανθεί το επίπεδο γλυκόζης στα επόμενα 15-30 λεπτά.
Αντίστοιχα, η γνώση της κατεύθυνσης της γλυκόζης μπορεί να αποδειχτεί πολύτιμη όταν προετοιμαζόμαστε για διάφορες δραστηριότητες. Πολλές φορές, μια φυσιολογική τιμή γλυκόζης που μειώνεται δείχνει ότι πρέπει να λάβουμε επιπλέον υδατάνθρακες, ενώ μια φυσιολογική τιμή γλυκόζης που αυξάνεται μπορεί να απαιτεί επιπλέον ινσουλίνη ή φυσική άσκηση, ώστε να διατηρηθεί σε φυσιολογικό εύρος.
Επομένως, η λήψη της θεραπευτικής απόφασης από ένα Σύστημα Συνεχούς Καταγραφής της Γλυκόζης πρέπει να γίνεται χωρίς να χρησιμοποιείται επικουρικά ο μετρητής σακχάρου αίματος (για τα CGM που έχουν τη συγκεκριμένη ένδειξη) αλλά από την τιμή γλυκόζης, το βέλος τάσης και το γράφημα στην οθόνη του CGM.
Η εκπαίδευση των ατόμων με ΣΔ στη χρήση των CGM αποδεικνύεται καταλυτικής σημασίας καθώς συνδέεται με την αποτελεσματικότητα τους στη βελτίωση της γλυκαιμικής ρύθμισης.3
Ερευνητικά δεδομένα για τα κλινικά οφέλη της Συνεχούς Καταγραφής Γλυκόζης (CGM)
Μελέτες παρουσιάζουν ότι τα CGM παρουσιάζουν κλινικά οφέλη στη διαχείριση του διαβήτη συγκρινόμενα με τους συμβατικούς μετρητές σακχάρου αίματος SMBG συμβάλλοντας στην μείωση της HbA1c, στην αύξηση του χρόνου ευγλυκαιμίας (Time in Range,TIR) των ατόμων με ΣΔ, στη μείωση του κινδύνου εμφάνισης υπογλυκαιμίας, καθώς και στην βελτίωση της ποιότητας ζωής (QoL). Τα κλινικά οφέλη γίνονται ανώτερα όταν τα Συστήματα Συνεχούς Καταγραφής της Γλυκόζης σε πραγματικό χρόνο (rtCGM) συγκρίνονται με την κατηγορία Συστημάτων Διαλείπουσας ή Περιοδικής Καταγραφής της Γλυκόζης (isCGM/FGM) καθώς τα πρώτα μπορούν να αντιμετωπίσουν τις σοβαρές υποτροπιάζουσες υπογλυκαιμίες και την ανεπίγνωστη υπογλυκαιμία μέσω της χρήσης των συναγερμών.5,6,12,13,14
Παράλληλα, σε έγκυες γυναίκες με ΣΔτ1 η σύσταση χρήσης CGM καθίσταται απαραίτητη καθώς συμβάλλει αποτελεσματικά στη βελτίωση της HbA1c και στην έκβαση της κύησης, ενώ για όλους τους ασθενείς με ΣΔ η μεγαλύτερη διάρκεια παραμονής του συστήματος συνεχούς καταγραφής συντελεί σε μέγιστο όφελος κλινικών αποτελεσμάτων.3,5,6,11
Όπως αναφέρεται στο Diabetes Care: «Ανά διαστήματα, μια νέα ιδέα, μέθοδος ή ένα νέο εργαλείο οδηγεί σε ένα σημείο καμπής στη διαχείριση του διαβήτη. Πιστεύουμε ότι σήμερα βρισκόμαστε σε ένα τέτοιο σημείο, το οποίο έχει προκύψει από την ανάπτυξη αξιόπιστων συσκευών συνεχούς καταγραφής γλυκόζης».15
Εύα Κωνσταντάκη
RN, MSc, PhD, Εξειδικευμένη Νοσηλεύτρια Διαβήτη King’s College London, Product Specialist, Menarini Diagnostics Greece
Βιβλιογραφία
1. Ελληνική Διαβητολογική Εταιρεία. 9. Ο έλεγχος της γλυκαιμικής εικόνας από το άτομο με ΣΔ. Αυτοέλεγχος- Συνεχής Καταγραφή Γλυκόζης. Κατευθυντήριες Οδηγίες για τη διαχείριση του ατόμου με Σακχαρώδη Διαβήτη 2020. 61-66
2. Sherr JL, Tauschmann M, Battelino T, et al. ISPAD Clinical Practice Consensus Guidelines 2018: Diabetes technologies. Pediatr Diabetes. 2018;19 (Suppl. 27):302–325.
3. International Consensus on Use of Continuous Glucose Monitoring. Thomas Danne, Revital Nimri, Tadej Battelino, Richard M. Bergenstal, Kelly L. Close, J. Hans DeVries, Satish Garg, Lutz Heinemann, Irl Hirsch, Stephanie A. Amiel, Roy Beck, Emanuele Bosi, Bruce Buckingham, Claudio Cobelli, Eyal Dassau, Francis J. Doyle III, Simon Heller, Roman Hovorka, Weiping Jia, Tim Jones, Olga Kordonouri, Boris Kovatchev, Aaron Kowalski, Lori Laffel, David Maahs, Helen R. Murphy, Kirsten Norgaard, Christopher G. Parkin, Eric Renard, Banshi Saboo, Mauro Scharf, William V. Tamborlane, Stuart A. Weinzimer, and Moshe Phillip .Diabetes Care 2017;40:1631–1640.
4. CONTINUOUS GLUCOSE MONITORING: AACE/ACE Consensus Statement. Vivian A. Fonseca, MD, FACE, Co-Chair1; George Grunberger, MD, FACP, FACE, Co-Chair2;Henry Anhalt, DO, FACE3; Timothy S. Bailey, MD, FACE, FACP, CPI4;Thomas Blevins, MD, FACE, FNLA, ECNU5; Satish K. Garg, MD6;Yehuda Handelsman, MD, FACP, FNLA, FACE7; Irl B. Hirsch, MD8;Eric A. Orzeck, MD, FACP, FACE9; Victor Lawrence Roberts, MD, MBA, FACP, FACE10;William Tamborlane, MD11, on behalf of the Consensus Conference Writing Committee. ENDOCRINE PRACTICE Vol 22 No. 8 August 2016.
5. Continuous Glucose Monitoring vs Conventional Therapy for Glycemic Control in Adults With Type 1 Diabetes Treated With Multiple Daily Insulin Injections. The GOLD Randomized Clinical Trial. Marcus Lind, MD, PhD; William Polonsky, PhD; Irl B. Hirsch, MD; Tim Heise, MD; Jan Bolinder,MD, PhD;Sofia Dahlqvist; Erik Schwarz, MD, PhD; Arndνs Finna Σlafsdσttir, RN; Anders Frid, MD, PhD; HansWedel, PhD;Elsa Ahlιn, MD; Thomas Nystrφm, MD, PhD; Jarl Hellman, MD. JAMA. 2017;317(4):379-387.
6. Effect of Continuous Glucose Monitoring on Glycemic Control in Adults With Type 1 Diabetes Using Insulin Injections. The DIAMOND Randomized Clinical Trial. RoyW. Beck, MD, PhD; Tonya Riddlesworth, PhD; Katrina Ruedy, MSPH; Andrew Ahmann, MD; Richard Bergenstal, MD; Stacie Haller, RD, LD, CDE; Craig Kollman, PhD; Davida Kruger, MSN, APN-BC; Janet B.McGill, MD; William Polonsky, PhD; Elena Toschi, MD; HowardWolpert, MD; David Price, MD; for the DIAMOND Study Group. JAMA.2017;317(4):371-378.
7. Cosimo Scuffi, Interstitium versus Blood Equilibrium in Glucose Concentration and its Impact on Subcutaneous Continuous Glucose Monitoring Systems. European Endocrinology, 2014;10(1):36–42
8. Rebrin K, Steil GM : Can interstitial glucose assessment replace blood glucose measurements? D Diabetes .Technol Ther, 2000;2:461–71
9. Eda Cengiz, M.D. and William V. Tamborlane, M.D. A Tale of Two Compartments: Interstitial Versus Blood Glucose Monitoring. DIABETES TECHNOLOGY & THERAPEUTICS Volume 11, Supplement 1, 2009.
10. Caplin NJ, O’Leary P, Bulsara M, Davis EA, Jones TW: Subcutaneous glucose sensor values closely parallel blood glucose during insulin-induced hypoglycaemia. Diabet Med 2003;20:238–241.
11. Kestila KK, Ekblad UU, Ronnemaa T: Continuous glucose monitoring versus self-monitoring of blood glucose in the treatment of gestational diabetes mellitus. Diabetes Res Clin Pract 2007;77:174–179.
12. Monika Reddy, PhD, MBChB, MRCP, Narvada Jugnee, MSc, Sinthuka Anantharaja, BSc, and Nick Oliver, FRCP. Switching from Flash Glucose Monitoring to Continuous Glucose Monitoring on Hypoglycemia in Adults with Type 1 Diabetes at High Hypoglycemia Risk: The Extension Phase of the I HART CGM Study. DIABETES TECHNOLOGY & THERAPEUTICS Volume 20, Number 11, 2018
13. Monika Reddy and Nick Oliver. Self-monitoring of Blood Glucose Requirements with the Use of Intermittently Scanned Continuous Glucose Monitoring. Diabetes Technology and Therapeutics, DOI: 10.1089/dia.2019.0369
14. Timothy M E Davis, et al. Efficacy of intermittently scanned continuous glucose monitoring in the prevention of recurrent severe hypoglycaemia. Diabetes Technology and Therapeutics, DOI: 10.1089/dia.2019.0331
15. Diabetes Care. 2018;41(6):e92?e94.doi:10.2337/dci18-0010